Hiện nay, chúng ta đang đối mặt với thách thức rất lớn trong điều trị bệnh lý dạ dày – tá tràng do nhiễm khuẩn Hp liên quan tới tình trạng Hp kháng thuốc gia tăng.
(*) Các số liệu sử dụng trong bài viết được trích từ: Vũ Văn Khiên, Tình hình kháng kháng sinh của Helicobacter pylori tại Việt Nam, Tạp chí khoa học tiêu hóa Việt Nam 2018 – Tập IX – Số 53, tr. 3284 -3292.
Nội dung chính
Sự suy giảm hiệu quả của phác đồ diệt Hp đầu tay
Kể từ khi vi khuẩn Hp được phát hiện bởi hai nhà khoa học người Úc là Warren và Marshall thì phác đồ đầu tay sử dụng 3 loại thuốc bao gồm 2 kháng sinh phối hợp với 1 thuốc ức chế bơm proton đã được áp dụng để điều trị. Tại Việt Nam, trong những năm từ 1990 – 2010, phác đồ 3 thuốc được áp dụng rộng rãi và cho hiệu quả rất tốt, tỉ lệ tiệt trừ Hp thành công lên tới trên 90%. Tuy nhiên, sau đó thì hiệu quả của phác đồ 3 thuốc có xu hướng giảm dần theo thời gian ở cả ba miền bắc, trung, nam. Tại miền Nam, tỉ lệ diệt Hp đã giảm từ 88,2% (năm 2009) xuống 62,8% (năm 2011). Tương tự như vậy tại tỉ lệ diệt Hp của phác đồ đầu tay tại miền Bắc từ 98,1% (năm 2002) xuống 67,9% (năm 2014).
Chính vì vậy mà trong những khuyến cáo mới đây, phác đồ 4 thuốc có bismuth hoặc phác đồ nối tiếp đã được đưa ra là phác đồ đầu tay thay cho phác đồ 3 thuốc kém hiệu quả. Tuy nhiên, tác dụng không mong muốn của phác đồ 4 thuốc có bismuth là một trở ngại lớn cho việc tuân thủ điều trị của bệnh nhân.
Sự phát triển tính kháng thuốc của vi khuẩn Hp là nguyên nhân quan trọng khiến cho tỉ lệ tiệt trừ Hp thất bại gia tăng trong những năm gần đây.
Tình hình Hp kháng thuốc tại Việt Nam
Kháng kháng sinh của vi khuẩn được chia thành 2 dạng: kháng kháng sinh nguyên phát và kháng kháng sinh thứ phát.
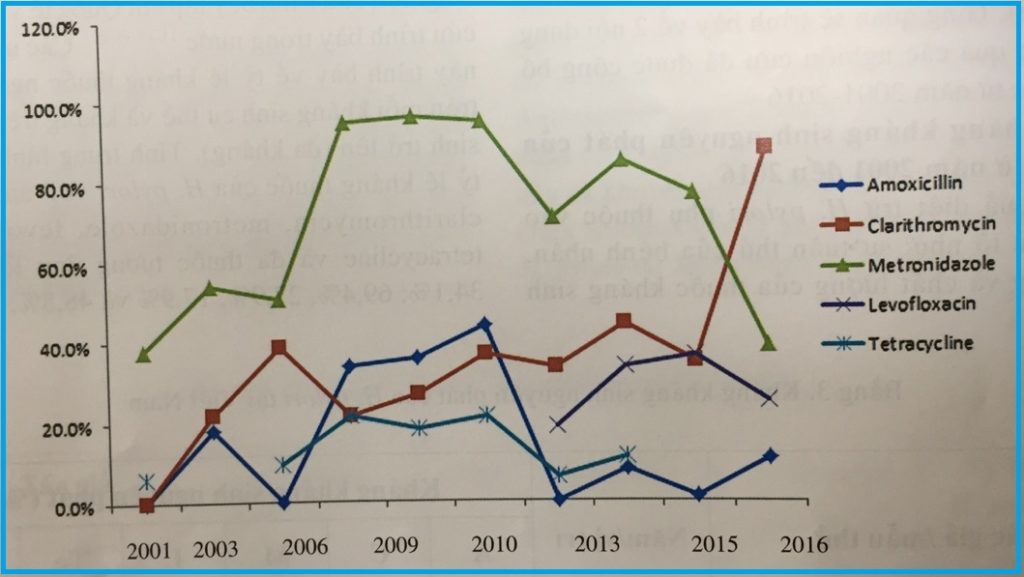
- Hp kháng kháng sinh nguyên phát: tức là một người chưa từng điều trị tiệt trừ HP trước đây nhưng lại nhiễm chủng Hp đã có gen đề kháng kháng sinh. Kháng kháng sinh nguyên phát xảy ra có thể do bị lây nhiễm Hp kháng thuốc từ người khác, hoặc vô tình sử dụng kháng sinh nằm trong phác đồ diệt Hp để điều trị các loại nhiễm khuẩn khác trước đây. Theo thống kê từ năm 2001 đến năm 2016 thì tỉ lệ đề kháng nguyên phát của Hp đối với các kháng sinh tại nước ta trung bình như sau: kháng metronidazole 69,4%; clarithromycin 34,1%; amoxicillin 15%, levofloxacin 27,9% và tetracycilin 17,9%. Đặc biệt, tỉ lệ Hp đa kháng thuốc (tức là đồng thời kháng với ít nhất 2 loại kháng sinh) lên tới 48%. Tỉ lệ kháng nguyên phát của Hp cao đồng nghĩa với nguy cơ điều trị thất bại vẫn lớn ngay cả với những người điều trị tiệt trừ Hp lần đầu tiên.
Tỉ lệ Hp kháng nguyên phát với amoxicillin, clarithromycin, metronidazole, levofloxacin và tetracycilin của H.pylori tại Việt Nam từ năm 2001-2016 có xu hướng tăng cao
- Hp kháng kháng sinh thứ phát: tức là Hp này sinh khả năng kháng thuốc sau khi điều trị thất bại. Theo nghiên cứu của bác sỹ Đặng Ngọc Quý Huệ và các cộng sự năm 2016, tỉ lệ Hp kháng thứ phát với các kháng sinh clarithromycin, levofloxacin và kháng đa kháng sinh lần lượt là 94,3%, 48,6% và 45,7%. So sánh với các nghiên cứu ở thời điểm trước thì tỉ lệ hp kháng kháng sinh thứ phát có xu hướng tăng. Do kháng thuốc thứ phát xảy ra sau khi điều trị thất bại nên con số trên là dấu hiệu chứng tỏ hiệu quả tiệt trừ Hp đang đi xuống.
Nguyên nhân gây kháng thuốc
Tìm hiểu tác nhân gây kháng kháng sinh của Hp là một vấn đề khó khăn. Tuy nhiên, có một số yếu tố thuận lợi thúc đẩy tình trạng kháng kháng sinh như sau:
- Người bệnh chưa có ý thức tuân thủ điều trị tốt, uống thuốc không đúng giờ, không đủ liều, ngừng thuốc giữa chừng, không tái khám. Tâm lý tự ý ngừng thuốc khi triệu chứng thuyên giảm hoặc khi gặp tác dụng phụ của thuốc khá phổ biến và góp phần dẫn tới thất bại điều trị, gia tăng nguy cơ kháng thuốc.
- Thầy thuốc lựa chọn phác đồ điều trị chưa thích hợp, lạm dụng kháng sinh, không đúng liều dùng, không hướng dẫn chi tiết và cảnh báo bệnh nhân về tác dụng không mong muốn trong quá trình điều trị.
- Chất lượng thuốc không đảm bảo
- Sự lây nhiễm vi khuẩn Hp trong cộng đồng
Làm gì để hạn chế tình trạng Hp kháng thuốc?

Các nhà lâm sàng đóng vai trò rất quan trọng trong việc hạn chế tình trạng kháng thuốc của vi khuẩn Hp. Theo các đề xuất của thế giới hiện nay, nên kiểm tra độ nhạy của vi khuẩn Hp đối với kháng sinh trước khi lựa chọn phác đồ điều trị. Tuy nhiên, trên thực tế điều này rất khó áp dụng tại Việt Nam do cơ sở vật chất của chúng ta còn hạn chế và chi phí thực hiện khá cao, gây ra gánh nặng kinh tế cho bệnh nhân. Chính vì vậy mà việc lựa chọn một phác đồ thích hợp phụ thuộc nhiều vào kinh nghiệm của bác sỹ điều trị.
Theo các khuyến cáo hiện nay, phác đồ bốn thuốc có bismuth cho hiệu quả điều trị khá tốt và được khuyến cáo là lựa chọn đầu tay trong tiệt trừ Hp. Tuy nhiên, tỉ lệ bệnh nhân gặp tác dụng phụ khi sử dụng phác đồ lên tới trên 80%. Do đó để đảm bảo hiệu quả bác sỹ cần phân tích cho bệnh nhân về các tác dụng không mong muốn có thể gặp phải trong quá trình điều trị để bệnh nhân tuân thủ tốt.
Trong bối cảnh tình trạng vi khuẩn Hp kháng thuốc gia tăng, vai trò của các biện pháp bổ trợ giúp nâng cao hiệu quả tiệt trừ Hp ngày càng được các chuyên gia tiêu hóa chú trọng. Một trong các giải pháp bổ trợ hiện đang được ứng dụng trên lâm sàng hiện nay đó là sử dụng kết hợp kháng thể IgY kháng men urease (OvalgenHP) cùng phác đồ diệt trừ Hp. Theo kết quả nghiên cứu đã được tiến hành năm 2015 tại Bệnh viện trung ương quân đội 108, khi phối hợp phác đồ ba thuốc cùng kháng thể OvalgenHP thì tỉ lệ diệt Hp thành công đã tăng gần gấp đôi (từ 41% lên 78%). Đồng thời, triệu chứng lâm sàng của bệnh nhân cải thiện sớm hơn khi được sử dụng phối hợp kháng thể OvalgenHP. Trong thời gian tới đây, kháng thể OvalgenHP có thể là một lựa chọn hữu ích để giúp tăng cường hiệu quả diệt trừ Hp.
DS. Minh Tâm