Viêm dạ dày mạn là một danh từ được sử dụng để miêu tả phản ứng viêm của niêm mạc dạ dày bị tổn thương. Nó không phải là một bệnh mà là một nhóm những rối loạn gây biến đổi viêm ở niêm mạc dạ dày khác nhau về hình ảnh lâm sàng, đặc điểm mô học và cơ chế gây viêm. Phần lớn viêm dạ dày mạn tính không được chẩn đoán vì không có triệu chứng. Những trường hợp lâm sàng chẩn đoán là viêm dạ dày đa số chỉ là rối loạn tiêu hoá. Chẩn đoán viêm dạ dày chủ yếu dựa vào nội soi và mô bệnh học, vì thế các nghiên cứu dịch tễ học trong quần thể lớn thường kém chính xác. Tỷ lệ mắc viêm dạ dày mạn tính thay đổi theo tuổi và tùy từng vùng địa lý. Tỷ lệ mắc ở người Nhật trên 50 tuổi là 79%, trong khi ở Mỹ là 38%, trên 60 tuổi ở Châu Âu là 30 – 50%.
Nội dung chính
I. Nguyên nhân Viêm dạ dày mạn tính
Viêm dạ dày mạn tính là tình trạng tổn thương niêm mạc dạ dày do nhiềunguyên nhân khác nhau và được chia thành 3 typ nguyên nhân:
- Typ A (Autoimmune): Do tự miễn
- Typ B (Bacteria): Do vi khuẩn. Nguyên nhân gây viêm dạ dày do vi khuẩn Helicobacter pylori chiếm đến 70-80%
- Typ C (Chemical): Do các thuốc như dùng NSAiDs và hóa chất.
Các yếu tố ngoại lai: Nghiện rượu, thuốc lá…
Gần đây vai trò của H.pylori trong viêm dạ dày mạn tính đã được chứng minh. Tỷ lệ nhiễm H.pylori trong dân số từ 30 – 60% và có thể hơn, sự lây nhiễm từ lúc còn nhỏ (
Việt Nam cũng thuộc vùng có tỷ lệ nhiễm H.P cao, vào khoảng> 70% ở người lớn. Ở các nước phát triển tuổi bị nhiễm thường >50 tuổi, chiếm 50% dân số. Tỷ lệ nhiễm H.P trong viêm dạ dày mạn ở miền Bắc Việt Nam từ 53-72,8%; ở thành phố Hồ Chí Minh 64,7%.
II. Phân loại viêm dạ dày mạn theo mô bệnh học
- Viêm dạ dày mạn nông.
- Viêm dạ dày mạn teo, trong đó chia theo mức độ : teo nhẹ, vừa , nặng.
- Viêm dạ dày mạn hoạt động, chia theo mức độ: hoạt động nhẹ, vừa, nặng.
Nội soi có thể thấy viêm dạ dày khu trú hoặc lan tỏa, phân ra
- VDD typ A: Tổn thương chỉ ở thân vị, không có ở hang vị, tiết axit giảm ít gặp.
- VDD typ B: Tổn thương ở hang vị, lan toả, tỷ lệ nhiều hơn typ A hơn 4 lần, hay gặp trong nhiễm H.pylori – và chiếm đa số trong VDD các thể.
- VDD typ AB: Cả thân vị và hang vị đều có viêm.
Phân loại viêm dạ dày mạn theo hệ thống Sydney
Từ việc công nhận và chứng minh được vai trò quan trọng của H.pylori trong cơ chế bệnh sinh của bệnh lý DDTT, người ta nhận thấy các phân loại VDD trước đây chưa thực sự đầy đủ, chưa tính đến những yếu tố quan trọng như mức độ nhiễm H.pylori, và sự có mặt của bạch cầu đa nhân biểu hiện mức độ hoạt động của VDD mạn tính. Năm 1990 tại hội nghị tiêu hoá Sydney, phân loại VDD mạn tính mới đã được đưa ra dựa trên mô bệnh học, vị trí và hình ảnh nội soi. Những tiến bộ của phân loại mới này được thể hiện trong việc sử dụng các thang cho từng tiêu chuẩn MBH và hình ảnh nội soi. Do đó phân loại VDD theo hệ thống Sydney đã được nhiều nước áp dụng và được phân chia thành 7 dạng sau:
- VDD xung huyết: Niêm mạc dạ dày mất tính bóng, hơi lần sần, có từng mảng xung huyết, dễ chảy máu khi chạm máy soi .
- VDD dạng trợt phẳng: Niêm mạc có nhiều trợt nông, trên có giả mạc bám hoặc có những trợt nông chạy dài trên các nếp niêm mạc .
- VDD dạng trợt nổi: khi có nhiều trợt nổi (trợt dạng đậu mùa) các nốt nổi gồ trên bề mặt niêm mạc dạ dày, ở đỉnh lõm xuống (nặng, nhẹ tính theo số lượng trợt nổi).
- VDD dạng teo: nhìn thấy các mạch máu và các nếp niêm mạc mỏng khi không bơm căng lên. Có thể nhìn thấy hình ảnh DSR dưới dạng những mảng trắng.
- VDD xuất huyết: có những đốm xuất huyết, hoặc những đám bầm tím do chảy máu trong cơ, hoặc có thể chảy máu vào lòng dạ dày.
- VDD dạng phì đại: khi niêm mạc mất tính chất nhẵn bóng, và các nếp niêm mạc nổi to, không xẹp khi bơm hơi (>5 mm), trên có các đám giả mạc bám.
- VDD do trào ngược dạ dày tá tràng: niêm mạc phù nề, xung huyết, các nếp niêm mạc phì đại và có dịch mật trong dạ dày.
Phân loại OLGA (Operative Link for Gastritis Assessment: OLGA)
Hệ thống phân loại OLGA xếp đặt các tổn thương niêm mạc dạ dày theo bậc thang tăng dần nguy cơ mắc ung thư: từ mức độ thấp nhất là giai đoạn 0 (giai đoạn OLGA 0) và cao nhất là giai đoạn IV (giai đoạn OLGA IV). Phù hợp với chỉ dẫn của hệ thống Sydney, hệ thống OLGA cũng bao gồm các thông tin về nguyên nhân của bệnh viêm nhiễm (do H.pylori, do tự miễn…)
Vị trí lấy mẫu sinh thiết:
Hệ thống OLGA không khác với protocol Houston năm 1996, đề nghị lấy 5 mảnh sinh thiết từ các vị trí sau (hình 1):
- Bờ cong lớn và nhỏ của hang vị (A1-A2 = niêm mạc tiết muco)
- Góc bờ cong nhỏ (A3)
- Mặt trước và mặt sau thân vị (C1-C2 = niêm mạc oxyntic)
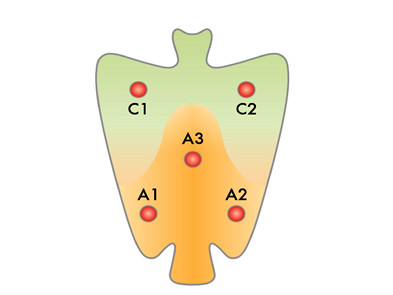
Hình 1.1: Thường quy lấy sinh thiết dạ dày [4]
5 mẫu sinh thiết dạ dày (3 được lấy từ vùng tiết nhầy (mucosecreting) và 2 từ vùng tiết acid (oxyntic) ở vùng thân vị và hang vị. Mỗi mẫu sinh thiết được đánh dấu theo vị trí nguồn gốc (hang vị = A, thân vị = C) và bao gồm 10 đơn vị tuyến.
Sử dụng hệ thống OLGA để xác định giai đoạn tiến triển của VDD:
Hệ thống OLGA coi teo dạ dày là tổn thương đánh dấu tiến triển của bệnh VDD. Các giai đoạn của VDD được xác định qua đánh giá mức độ teo bằng MBH và kết hợp vị trí teo xác định bởi sinh thiết (bảng 1.1).
Bảng 1.1: Khung đánh giá OLGA [131]
Đánh giá teo dạ dày trên sinh thiết (mất các tuyến tương ứng): Trong mỗi vị trí sinh thiết dạ dày, mức độ teo được đánh giá theo tỷ lệ phần trăm của các tuyến teo trong toàn bộ độ dày của niêm mạc. Các hình ảnh lành và tổn thương được xem xét đồng thời. Đối với mỗi mẫu sinh thiết (không phụ thuộc vào việc nó được lấy ở đâu), mức độ teo được tính dựa trên 4 độ: không có teo = 0; teo nhẹ = 1 (1-30%); teo vừa = 2 (31-60%); teo nặng = 3 (>60%).
Ghi chép tỷ lệ phần trăm các tuyến bị teo trên từng mảnh sinh thiết và tính tỷ lệ teo trung bình trên mỗi vùng (hang vị và thân vị). Kết quả cho điểm cuối cùng được ghi trên bảng xác định giai đoạn theo hệ thống OLGA.
Đánh giá giai đoạn của VDD là một chỉ dẫn tin cậy về nguy cơ ung thư dạ dày của từng bệnh nhân. Nếu điều đó được xác nhận, chúng ta có thể đưa một thông tin ngắn nhưng có ý nghĩa y học vào chẩn đoán bệnh lý để giúp các bác sỹ đưa ra kế hoạch điều trị bệnh nhân.
Các tổn thương MBH cơ bản trong viêm dạ dày mạn
* Thay đổi lớp biểu mô: Tuỳ thuộc vào các thể viêm mà có các thay đổi khác nhau, các tế bào hình trụ có thể thay đổi sang hình đa diện. Trong biểu mô phủ luôn có một số lượng tế bào lympho nhưng số lượng không vượt quá 5%. Các tế bào biểu mô có thể thoái hoá, long trợt và có sự tái tạo thành các polyp [5].
* Thay đổi các khe tuyến: Có tăng tái tạo các tế bào để bù đắp số lượng các tế bào đã bị thoái hoá mất đi, nhưng các tế bào ít nhiều kiềm tính, kém chế tiết và có thể có hình lập phương. Các khe tuyến không còn thẳng, mà trở nên ngoằn nghoèo (hình mở nút chai). Các tế bào của khe có thể bị DSR, khi các tế bào biểu mô trụ được thay thế bởi các tế bào chế nhày hình chén của niêm mạc ruột.
* Thay đổi các tuyến: Tổn thương cơ bản ở hang vị và thân vị không giống nhau.
- Thân vị: Sự teo đặc trưng bằng việc giảm số lượng các tế bào thành và tế bào chính. Các tế bào này được thay thế bằng các tế bào hình vuông, kém biệt hoá, hoặc các tế bào thấp, dẹt. Đặc biệt ở thân vị có thể có dị sản hang vị (có các tuyến của hang vị) và DSR.
- Hang vị: Số lượng tuyến giảm cả về số lượng và cả về thể tích. Số lượng tế bào tuyến giảm đi và thường được thay thế bằng các tế bào kém biệt hoá hoặc các tế bào ruột (DSR).
* Thay đổi mô đệm: Có sự tăng thể tích mô đệm do phù nề, xâm nhập các tế bào viêm, làm khoảng cách tuyến xa nhau. Sự xâm nhập các tế bào lympho và tương bào có thể lan toả hoặc tạo thành các mạng. Đánh giá mức độ hoạt động của viêm dạ dày dựa vào sự có mặt của các bạch cầu đa nhân và vị trí xâm nhập của chúng. Các bạch cầu đa nhân có thể có ở trong mô đệm, giữa các khe hoặc có cả trong biểu mô, có thể chỉ ở giới hạn trong vùng có các khe, nhưng cũng có thể chiếm toàn bộ bề dày của lớp niêm mạc dạ dày. Một số trường hợp có thể thấy một vài sợi cơ và xơ hoá nhẹ trong lớp cơ niêm.
III. Các triệu chứng lâm sàng của viêm dạ dày mạn
Triệu chứng lâm sàng của viêm dạ dày mạn tính thường kín đáo, có thể là không có triệu chứng hoặc có nhưng không đặc hiệu.Triệu chứng hay gặp nhất là đau âm ỉ vùng thượng vị không có tính chất chu kỳ và không đặc hiệu. Ngoài đau âm ỉ thượng vị người bệnh còn có một số triệu chứng khác như : đầy bụng, chậm tiêu, ợ hơi, ợ chua, tăng tiết nước bọt, buồn nôn, nôn khan, ăn kém, mệt mỏi, đại tiện có thể nát, lỏng hoặc táo bón…Trên thực tế khám lâm sàng ít có giá trị chẩn đoán viêm dạ dày mạn tính .
Chẩn đoán viêm dạ dày mạn tính chủ yếu dựa vào nội soi và mô bệnh học. Trong đó mô bệnh học là tiêu chuẩn vàng để chẩn đoán xác định viêm dạ dày mạn tính.
Phân biệt giữa viêm dạ dày mạn tính và cấp tính
Bệnh xảy ra đột ngột, tình trạng viêm nặng nề niêm mạc dạ dày gọi là viêm cấp tính. Tình trạng viêm kéo dài gọi là viêm mạn tính. Nếu viêm dạ dày mạn tính không được điều trị , bệnh có thể kéo dài nhiều năm thậm chí suốt cả cuộc đời..
IV. Chẩn đoán viêm dạ dày mạn
Phương pháp chẩn đoán thường làm nhất đối với viêm dạ dày là nội soi với một mẫu sinh thiết dạ dày. Nội soi để kiểm tra thực quản, dạ dày và tá tràng. Nếu cần bác sĩ sẽ lấy các mẫu mô nhỏ để sinh thiết .
Các xét nghiệm khác để xác định nguyên nhân gây viêm dạ dày hoặc bất cứ biến chứng nào , gồm:
- Chụp Xquang đường tiêu hóa. Hình ảnh chụp Xquang sẽ cho biết các thay đổi ở niêm mạc dạ dày như trợt hoặc loét.
- Xét nghiệm máu: để kiểm tra xem có tình trạng thiếu máu không. Thiếu máu có thể là dấu hiệu của chảy máu dạ dày.
- Xét nghiệm phân nhằm kiểm tra sự hiện diện của máu trong phân , một dấu hiệu khác cho biết có chảy máu dạ dày.
- Xét nghiệm đối với nhiễm trùng H.pylori bằng test thở, xét nghiệm máu hoặc phân. Nhiễm trùng H.pylori cũng có thể được xác định bằng mẫu sinh thiết từ dạ dày lấy khi nội soi.
V. Biến chứng của viêm dạ dày mạn
Phần lớn các dạng viêm dạ dày không đặc hiệu mạn tính không có triệu chứng. Tuy nhiên viêm dạ dày lại là yếu tố nguy cơ cho loét dạ dày, polyp dạ dày và u lành tính cũng như ung thư dạ dày. Một số bệnh nhân có viêm dạ dày mạn tính do H.pylori hoặc viêm dạ dày tự miễn phát triển viêm dạ dày teo. Viêm dạ dày teo phá hủy các tế bào ở niêm mạc dạ dày chịu trách nhiệm cho sản xuất acid và men tiêu hóa. Viêm dạ dày teo có thể dẫn tới 2 dạng ung thư : ung thư dạ dày và u lympho liên quan tới niêm mạc dạ dày (MALT) .
VI. Điều trị viêm dạ dày Helicobacter pylori dương tính
Phương thức điều trị hiện nay dựa trên quan niệm cơ chế bệnh sinh của bệnh là sự mất cân bằng giữa các yếu tố bảo vệ niêm mạc và các yếu tố tấn công (acid và pepsin) với nguyên nhân sinh bệnh là nhiễm H.pylori. Do vậy điều trị viêm loét dạ dày có nhiễm H.pylori là sự kết hợp các tiêu chí sau:
- Làm giảm tiết acid HCL và pepsin (giảm yếu tố tấn công)
- Dùng các thuốc có tác dụng bảo vệ niêm mạc (tăng cường yếu tố bảo vệ)
- Dùng thuốc tiệt trừ H.pylori (điều trị nguyên nhân).
Theo Hội tiêu hóa quốc tế





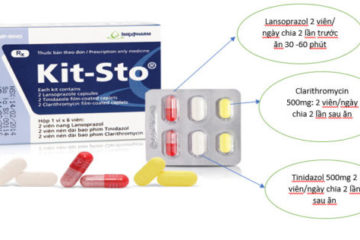
Bác sỹ cho tôi hỏi, tôi bị viêm dạ dày thể nốt tiến triển, dương tính HP. Bs đã kê đơn cho uống 2 liệu trình kháng sinh( amoxicillin, tinidazol, klacid, pariet và tetracylin, tinidazol, trymo, nexiummups). Liều thứ nhất uống trog 1 tháng, liều thứ 2 trog nửa tháng. Sau 2 tháng uống, tôi lại bị đau lại rất dữ dội. Xin bác sỹ cho tư vấn gấp ạ, cần uống gì để giảm cơn đau cấp?
Chào bạn,
Về nguyên tắc sau khi sử dụng phác đồ tiệt trừ Hp bạn cần tái khám để kiểm tra lại hiệu quả của phác đồ điều trị. Hiện nay tình trạng vi khuẩn kháng kháng sinh xảy ra khá phổ biến và là nguyên nhân chính dẫn tới thất bại điều trị. Do đó bạn cần tái khám sớm, khi có kết quả thăm khám bạn hãy liên hệ lại với chúng tôi để được tư vấn điều trị.
Chúc bạn mạnh khỏe,
Tôi đang điều trị dạ dày với 4 loại thuốc sau:
1. Amoxicilin 500mg
2. Ciprofloxacin 500mg
3. Omeprazol 20mg
4. Sulpirid 50mg
Uống được 2 tuần thì không còn chịu chứng gì cả. Em muốn có thai sớm thì phải đợi bao lâu ạ.
Em cám ơn nhiều.
Chào bạn Thúy,
Phác đồ bạn đang sử dụng không đúng theo khuyến cáo tiệt trừ Hp được ban hành hiện nay, do vậy chưa biết trước được liệu phác đồ có tiệt trừ hết Hp hay không. Mặc dù triệu chứng đau dạ dày có thể giảm bớt trong thời gian bạn sử dụng thuốc, nhưng sau khi nghỉ thuốc bạn nên kiểm tra đánh giá lại hiệu quả của phác đồ, tránh trường hợp bệnh chưa được điều trị dứt và tái phát trong thời kỳ mang thai. Như vậy thì thời điểm tốt nhất để bạn mang thai là sau khi đã tái khám và điều trị dứt điểm bệnh dạ dày.
Trường hợp bạn vẫn mong muốn có em bé sớm, sau khi ngừng các thuốc trên 3 ngày bạn có thể thụ thai. Tuy nhiên bạn hãy cân nhắc thật kỹ vì nếu bệnh dạ dày tái phát trong thời gian mang thai bạn sẽ không thể sử dụng thuốc điều trị.
Chúc bạn mạnh khỏe,